Viêm mủ nội nhãn (Endophthalmitis) là một biến chứng viêm nhiễm nghiêm trọng bên trong nhãn cầu, thường xảy ra sau phẫu thuật nội nhãn (đặc biệt là phẫu thuật đục thủy tinh thể), sau chấn thương xuyên nhãn cầu, hoặc do nhiễm trùng lan từ máu đến mắt (viêm mủ nội nhãn nội sinh). Bệnh lý này là cấp cứu nhãn khoa, có nguy cơ cao gây mất thị lực vĩnh viễn nếu không được phát hiện và điều trị kịp thời.
Nguyên nhân và cơ chế bệnh sinh
Viêm mủ nội nhãn chủ yếu do vi khuẩn, hiếm hơn là nấm.
Sau phẫu thuật: các vi khuẩn như Staphylococcus epidermidis, Staphylococcus aureus, Streptococcus spp., và Gram âm như Pseudomonas aeruginosa là tác nhân thường gặp.
Sau chấn thương: các vi khuẩn độc lực mạnh (Bacillus cereus, Clostridium spp.) gây viêm mủ cấp tính, tiến triển cực nhanh.
Nội sinh: nhiễm khuẩn huyết do Candida albicans, Klebsiella pneumoniae, hoặc Streptococcus có thể lan đến nội nhãn qua đường máu.
Khi vi khuẩn hoặc nấm xâm nhập vào môi trường dịch kính, chúng phát triển nhanh, giải phóng độc tố và kích thích phản ứng viêm mạnh, gây phá hủy cấu trúc võng mạc, hoại tử mô và làm mất chức năng thị giác.
Xem thêm: Bệnh Glaucoma Góc Đóng: Cơ chế bệnh sinh, Nguyên nhân và Triệu chứng
Triệu chứng lâm sàng
Bệnh nhân thường xuất hiện triệu chứng chỉ sau vài giờ đến vài ngày:
- Đau nhức dữ dội trong mắt.
- Giảm thị lực nhanh, có thể mù hoàn toàn trong thời gian ngắn.
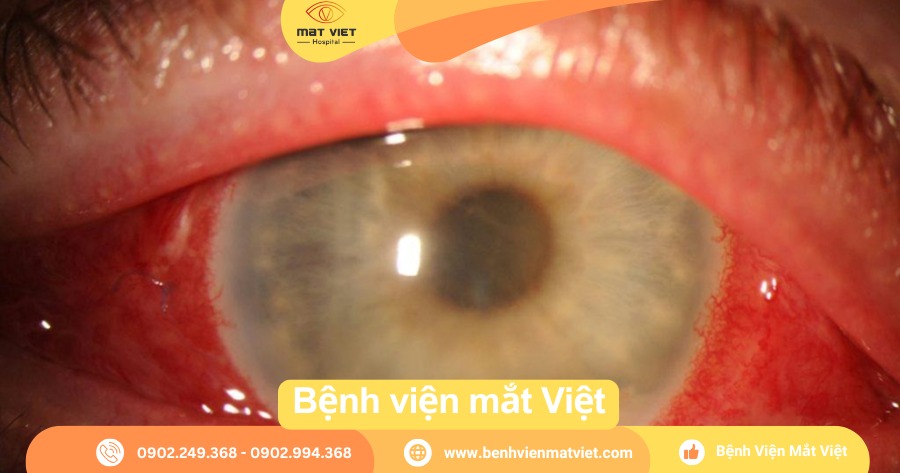
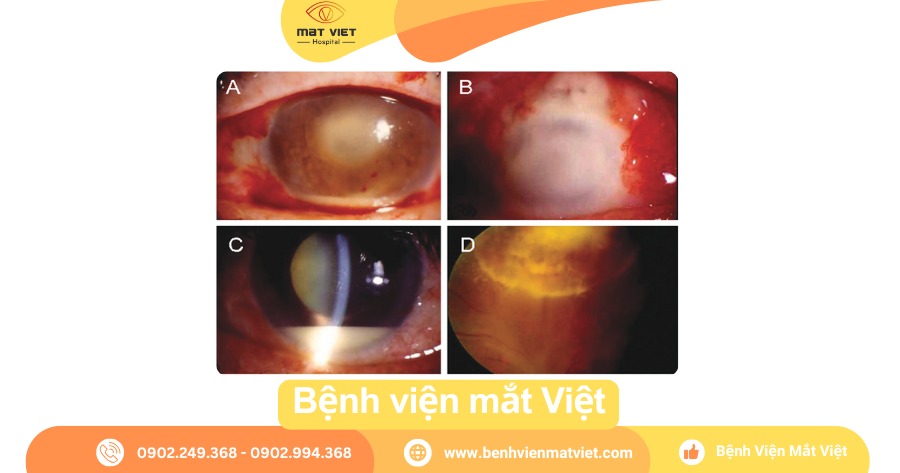
- Mi sưng nề, kết mạc phù cương tụ rìa, giác mạc mờ đục.
- Đồng tử phản xạ kém, mủ tiền phòng, dịch kính đục.
- Trong trường hợp nặng: mất phản xạ ánh sáng, viêm lan ra toàn bộ nhãn cầu.
Chẩn đoán
Chẩn đoán chủ yếu dựa vào lâm sàng và tiền sử (phẫu thuật, chấn thương hoặc nhiễm khuẩn toàn thân). Cận lâm sàng gồm:
Siêu âm B-scan: phát hiện dịch kính đục, màng mủ.
Lấy mẫu dịch tiền phòng hoặc dịch kính: nuôi cấy xác định tác nhân, kháng sinh đồ.
CT hoặc MRI: khi nghi ngờ viêm lan rộng hoặc có dị vật nội nhãn.
Điều trị
Hiện nay, viêm mủ nội nhãn có thể điều trị được nếu phát hiện sớm và xử trí đúng phác đồ, tuy nhiên tiên lượng vẫn phụ thuộc vào thời điểm can thiệp và độc lực vi khuẩn.
Nguyên tắc điều trị:
Cấp cứu – điều trị kháng sinh nội nhãn sớm:
Tiêm trực tiếp kháng sinh vào dịch kính.
Tiêm đồng thời kháng sinh dưới kết mạc, dùng kháng sinh toàn thân liều cao (đường tĩnh mạch).
Tra kháng sinh tại chỗ phối hợp corticoid giảm viêm.
Phẫu thuật cắt dịch kính (vitrectomy):
Giúp loại bỏ mủ, vi khuẩn, độc tố; cải thiện môi trường nội nhãn và cho phép tiêm kháng sinh hiệu quả.
Chỉ định khi: thị lực còn bóng bàn tay trở xuống, dịch kính đục nhiều, phản ứng viêm nặng, hoặc không đáp ứng điều trị nội.
Trong trường hợp viêm mủ do nấm hoặc vi khuẩn độc lực cao, cắt dịch kính sớm giúp cứu được cấu trúc nhãn cầu.
Cắt bỏ nhãn cầu :
Áp dụng khi mắt mất chức năng hoàn toàn, viêm lan tỏa toàn bộ nhãn cầu, nguy cơ đe dọa tính mạng (nhiễm trùng huyết, viêm mô hốc mắt).

Tiên lượng và biến chứng
Tiên lượng phụ thuộc vào:
Thời gian phát hiện và điều trị (trước 24 giờ tiên lượng tốt hơn).
Loại vi khuẩn (tụ cầu coagulase âm → tiên lượng tốt; Bacillus hoặc Pseudomonas → rất xấu).
Tình trạng ban đầu của võng mạc và giác mạc.
Khoảng 40–60% bệnh nhân có thể bảo tồn được hình thái nhãn cầu và một phần thị lực nếu điều trị sớm. Tuy nhiên, nhiều trường hợp vẫn để lại di chứng nặng: teo nhãn cầu, sẹo giác mạc, bong võng mạc, hoặc mất thị lực vĩnh viễn.
Phòng ngừa
Tuân thủ tuyệt đối vô khuẩn trong phẫu thuật mắt.
Kiểm soát tốt bệnh nền (đái tháo đường, nhiễm trùng toàn thân).
Điều trị kịp thời các chấn thương xuyên nhãn cầu.
Theo dõi chặt chẽ sau mổ, phát hiện sớm các dấu hiệu viêm.
Tổng kết:
Viêm mủ nội nhãn là bệnh lý cấp cứu có thể điều trị được nếu được phát hiện sớm và xử trí kịp thời bằng tiêm kháng sinh nội nhãn, cắt dịch kính hoặc can thiệp phẫu thuật phù hợp. Tuy nhiên, đây vẫn là một trong những biến chứng nặng nề nhất của phẫu thuật và chấn thương nhãn cầu, có thể gây mất thị lực vĩnh viễn nếu chậm trễ. Do đó, phòng ngừa và phát hiện sớm là yếu tố quan trọng nhất giúp bảo tồn thị giác cho người bệnh.



